Kregozmyk (spondylolisteza) – co to jest?
Spondylolisteza, zwana również kręgozmykiem, to schorzenie dotykające około 3,1% Polaków, występujące zarówno u dzieci, jak i dorosłych. Najczęściej pojawia się w dolnym odcinku lędźwiowym, szczególnie między kręgami L5 a S1, gdzie aż w 82% przypadków obserwuje się charakterystyczne przesunięcie kręgów. Poznanie przyczyn, objawów oraz metod leczenia spondylolistezy jest niezbędne dla każdego, kto boryka się z bólem pleców lub pragnie zapobiec poważnym problemom z kręgosłupem.
Z tego artykułu dowiesz się:
- Spondylolisteza co to jest – definicja i istota schorzenia
- Mechanizm powstawania kręgozmyku i jego wpływ na struktury kręgosłupa
- Klasyfikacja i stopnie zaawansowania kręgozmyku
- Przyczyny i czynniki ryzyka rozwoju spondylolistezy
- Przyczyny wrodzone u dzieci
- Przyczyny nabyte u dorosłych
- Objawy kliniczne i rozpoznawanie kręgozmyku
- Objawy neurologiczne w zaawansowanych przypadkach
- Bezobjawowy przebieg choroby i przypadkowe rozpoznanie
- Diagnostyka i metody badań obrazowych spondylolistezy co to jest
- Wywiad lekarski i badanie fizykalne jako pierwszy etap diagnostyki kręgozmyku
- Badania obrazowe – zdjęcia rentgenowskie, tomografia komputerowa i rezonans magnetyczny
- Dodatkowe badania – elektromiografia (EMG) i inne metody uzupełniające
- Metody leczenia zachowawczego i operacyjnego kręgozmyku
- Leczenie zachowawcze w łagodnych przypadkach
- Leczenie operacyjne w zaawansowanych przypadkach
- Podsumowanie
Spondylolisteza co to jest – definicja i istota schorzenia
Spondylolisteza, znana również jako kręgozmyk, to schorzenie kręgosłupa, które polega na przemieszczeniu jednego kręgu względem drugiego. Jest to stan, który może dotknąć każdego – zarówno dzieci, jak i dorosłych – i który w zależności od stopnia zaawansowania może znacząco wpływać na jakość życia pacjenta. W Polsce kręgozmyk występuje u około 3,1% populacji, przy czym wiele przypadków przebiega całkowicie bezobjawowo i jest wykrywanych przypadkowo podczas badań obrazowych wykonywanych z innych powodów.
Mechanizm powstawania kręgozmyku i jego wpływ na struktury kręgosłupa
Mechanizm powstawania spondylolistezy jest złożony i może mieć różne podłoże – zarówno wrodzone, jak i nabyte (szerzej omówione w kolejnych sekcjach artykułu). Niezależnie od przyczyny, przemieszczony krąg wywiera bezpośredni nacisk na otaczające struktury anatomiczne. Szczególnie niebezpieczny jest ucisk na nerwy – zarówno na korzenie nerwów rdzeniowych, jak i na sam rdzeń kręgowy. Gdy przemieszczony krąg zwęża kanał kręgowy lub otwory międzykręgowe, przez które przebiegają korzenie nerwowe, dochodzi do ich drażnienia lub ucisku, co objawia się bólem promieniującym, drętwieniem, mrowieniem lub osłabieniem siły mięśniowej kończyn dolnych.
Ucisk na korzenie nerwów rdzeniowych jest jednym z najpoważniejszych następstw nieleczonej spondylolistezy. W miarę postępu choroby i narastającego przemieszczenia, przestrzeń dostępna dla struktur nerwowych ulega coraz większemu zmniejszeniu. Może to prowadzić do przewlekłego podrażnienia nerwów, a w zaawansowanych przypadkach – do ich trwałego uszkodzenia. Ponadto, zaburzenia biomechaniki kręgosłupa wynikające z niestabilności kręgu wpływają na napięcie mięśni przykręgosłupowych, co dodatkowo nasila dolegliwości bólowe i ogranicza ruchomość pacjenta.
Klasyfikacja i stopnie zaawansowania kręgozmyku
Zrozumienie, czym jest kręgozmyk i jak ocenia się jego zaawansowanie, stanowi podstawę właściwego planowania leczenia. Klasyfikacja Meyerdinga, która jest powszechnie stosowanym narzędziem diagnostycznym pozwalającym precyzyjnie ocenić stopień przemieszczenia kręgu i dobrać odpowiednią metodę terapii. Jest to pięciostopniowa skala oceny kręgozmyku, oparta na procentowym przesunięciu górnego kręgu względem dolnego. Stopień I obejmuje ześlizg wynoszący od 1 do 25% – jest to najłagodniejsza postać schorzenia, która w wielu przypadkach przebiega bezobjawowo lub wywołuje jedynie umiarkowane dolegliwości bólowe. Stopień II oznacza przesunięcie w zakresie 26-50% i wiąże się z wyraźniejszymi objawami bólowymi, choć nadal możliwe jest skuteczne leczenie zachowawcze. Stopień III, obejmujący ześlizg od 51 do 75%, oraz stopień IV, przy którym przesunięcie wynosi od 76 do 100%, to postacie zaawansowane, wymagające zazwyczaj bardziej intensywnego postępowania terapeutycznego. Stopień V – określany również mianem spondyptozy – oznacza przesunięcie powyżej 100%, prowadzące do całkowitej utraty styczności między sąsiadującymi kręgami. Jest to najcięższa forma schorzenia, niosąca ryzyko trwałych uszkodzeń neurologicznych, w tym paraliżu.
W praktyce klinicznej stopnie zaawansowania kręgozmyku co to jest decydujące narzędzie przy wyborze strategii leczenia. Stopnie I i II zazwyczaj kwalifikują pacjenta do terapii zachowawczej obejmującej rehabilitację i farmakoterapię, natomiast stopnie III i IV – a zwłaszcza stopień V – często wymagają interwencji chirurgicznej. Warto zaznaczyć, że obok klasycznej pięciostopniowej skali stosuje się również uproszczoną, trzystopniową klasyfikację, ułatwiającą szybką ocenę kliniczną w warunkach ambulatoryjnych.
Przyczyny i czynniki ryzyka rozwoju spondylolistezy
Zrozumienie przyczyn spondylolistezy jest kluczowe zarówno dla skutecznej profilaktyki, jak i dla doboru odpowiedniej metody leczenia. Przyczyny tego schorzenia są złożone i różnorodne – mogą mieć charakter wrodzony, związany z nieprawidłowym rozwojem kręgosłupa, lub nabyty, wynikający z przeciążeń, urazów mechanicznych czy naturalnych procesów starzenia się organizmu. W wielu przypadkach na wystąpienie kręgozmyku wpływa jednocześnie kilka czynników, co utrudnia jednoznaczne wskazanie jednej przyczyny i wymaga indywidualnego podejścia diagnostycznego.
Przyczyny wrodzone u dzieci
Wrodzone przyczyny spondylolistezy wynikają z nieprawidłowości w budowie kręgosłupa obecnych już od urodzenia lub ujawniających się w trakcie wzrostu dziecka. Warto podkreślić, że kręgozmyk nie występuje u niemowląt ani u dzieci, które jeszcze nie chodzą – schorzenie to ujawnia się dopiero wtedy, gdy kręgosłup jest regularnie obciążany pionową postawą ciała. Do najczęstszych przyczyn wrodzonych należą:
- Kręgoszczelina (spondyloliza) – defekt lub pęknięcie w obrębie części międzystawowej łuku kręgowego, który osłabia stabilność kręgu i predysponuje do jego ześlizgu.
- Wady rozwojowe kręgosłupa – anomalie strukturalne dotyczące kształtu lub budowy kręgów, które zaburzają prawidłowe przenoszenie obciążeń na całym odcinku kręgosłupa.
- Anomalie w ustawieniu wyrostków stawowych – nieprawidłowa orientacja powierzchni stawowych, która zmniejsza naturalną odporność kręgosłupa na siły ścinające.
W przypadku dzieci z wrodzonymi anomaliami strukturalnymi kręgosłupa szczególnie istotna jest wczesna diagnostyka. Pozwala ona na wdrożenie odpowiedniego postępowania zanim dojdzie do progresji ześlizgu i pojawienia się poważnych objawów neurologicznych.
Przyczyny nabyte u dorosłych
U dorosłych spondylolisteza najczęściej ma charakter nabyty i rozwija się na skutek różnorodnych procesów patologicznych zachodzących w obrębie kręgosłupa. Zmiany zwyrodnieniowe stanowią jedną z głównych przyczyn nabytego kręgozmyku – stopniowe zużycie krążków międzykręgowych prowadzi do utraty ich wysokości, zmian w geometrii stawów międzykręgowych oraz osłabienia aparatu więzadłowego, co łącznie sprzyja niestabilności kręgów. Do najważniejszych przyczyn nabytych zalicza się:
- Degeneracja krążków międzykręgowych – naturalne zużycie struktur chrzęstnych i włóknistych krążka, które zmniejsza jego zdolność do amortyzacji i stabilizacji sąsiadujących kręgów.
- Urazy mechaniczne – nagłe, silne urazy kręgosłupa, takie jak upadki czy wypadki komunikacyjne, mogą doprowadzić do uszkodzenia łuku kręgowego i przesunięcia kręgu.
- Złamania zmęczeniowe – mikrourazy kumulujące się w wyniku powtarzających się przeciążeń, szczególnie w obrębie części międzystawowej łuku kręgowego, które stopniowo prowadzą do jego pęknięcia.
- Osłabienie mięśni stabilizujących kręgosłup – niewystarczająca siła mięśni głębokich grzbietu i mięśni brzucha zmniejsza dynamiczną stabilizację kręgosłupa, co zwiększa podatność na ześlizg kręgów.
- Zmiany patologiczne – w rzadszych przypadkach przyczyną kręgozmyku mogą być procesy nowotworowe lub inne zmiany patologiczne osłabiające struktury kostne kręgosłupa.
Złożoność czynników ryzyka sprawia, że w praktyce klinicznej nabyty kręgozmyk rzadko wynika z jednej, izolowanej przyczyny. Najczęściej jest efektem współwystępowania kilku niekorzystnych czynników biomechanicznych i degeneracyjnych, które łącznie przekraczają zdolności kompensacyjne kręgosłupa.
Objawy kliniczne i rozpoznawanie kręgozmyku
Najczęstszym i najbardziej charakterystycznym objawem kręgozmyku jest ostry lub przewlekły ból w dolnej części pleców, który pacjenci opisują jako tępy, piekący lub promieniujący. Ból lędźwiowy w przebiegu spondylolistezy ma tendencję do nasilania się podczas długotrwałego siedzenia, intensywnej aktywności fizycznej, a także przy wykonywaniu ruchów zgięciowych i skrętnych kręgosłupa. Charakterystyczne jest również to, że dolegliwości mogą zmniejszać się po odpoczynku w pozycji leżącej, co wynika z odciążenia struktur kręgosłupa.
Ból bardzo często nie ogranicza się wyłącznie do okolicy lędźwiowej – promieniuje do pośladków, ud, a nawet podudzi i stóp. Takie promieniowanie bólu jest efektem ucisku przemieszczonego kręgu na korzenie nerwów rdzeniowych. Pacjenci skarżą się ponadto na wyraźną sztywność pleców, szczególnie odczuwalną rano po przebudzeniu lub po dłuższym pozostawaniu w jednej pozycji. Ograniczenie ruchomości kręgosłupa – zwłaszcza trudności w prostowaniu pleców i wykonywaniu skłonów – jest kolejnym typowym objawem, który skłania pacjentów do szukania pomocy medycznej. W badaniu fizykalnym lekarz może stwierdzić tkliwość uciskową w okolicy dotkniętego segmentu kręgosłupa oraz charakterystyczny „schodek” wyczuwalny przy palpacji wyrostków kolczystych.
Objawy neurologiczne w zaawansowanych przypadkach
W miarę postępu choroby i narastającego ucisku na struktury nerwowe pojawiają się objawy neurologiczne, które stanowią poważny sygnał alarmowy wymagający pilnej interwencji medycznej. Do najczęstszych należą drętwienie i mrowienie kończyn dolnych, które mogą obejmować uda, podudzia, a nawet stopy. Pacjenci opisują te odczucia jako „przechodzenie prądu”, „palenie” lub uczucie „śpiących nóg”. Zaburzenia czucia mogą być jednostronne lub obustronne, w zależności od tego, które korzenie nerwowe ulegają kompresji.
W bardziej zaawansowanych stadiach kręgozmyku dochodzi do niedowładów kończyn dolnych – pacjenci odczuwają osłabienie siły mięśniowej, trudności w chodzeniu, a nawet problemy z utrzymaniem równowagi i koordynacją ruchową. Osłabienie odruchów ścięgnistych, szczególnie odruchu kolanowego i skokowego, jest kolejnym objawem wskazującym na uszkodzenie korzeni nerwowych. W skrajnych przypadkach, gdy dochodzi do poważnego ucisku na struktury nerwowe, mogą wystąpić zaburzenia w oddawaniu moczu i kału – zarówno w postaci trudności z mikcją i defekacją, jak i ich nietrzymania. Pojawienie się tych objawów wymaga natychmiastowej konsultacji lekarskiej, gdyż może świadczyć o zespole ogona końskiego – stanie wymagającym pilnego leczenia operacyjnego.
Bezobjawowy przebieg choroby i przypadkowe rozpoznanie
Istotnym aspektem kręgozmyku, o którym warto wiedzieć, jest fakt, że wiele osób przez długi czas nie odczuwa żadnych dolegliwości. Choroba może rozwijać się latami bez wyraźnych objawów klinicznych, a jej rozpoznanie następuje przypadkowo – podczas badań obrazowych wykonywanych z zupełnie innych powodów, na przykład po urazie lub w ramach diagnostyki innego schorzenia. Szacuje się, że znaczna część przypadków kręgozmyku, szczególnie w I stopniu zaawansowania według klasyfikacji Meyerdinga, przebiega bezobjawowo lub z minimalnymi dolegliwościami.
Bezobjawowy przebieg nie oznacza jednak, że choroba jest niegroźna lub że nie wymaga obserwacji. Nawet w przypadku braku wyraźnych dolegliwości konieczne jest regularne monitorowanie stanu kręgosłupa, ponieważ przemieszczenie kręgu może postępować, prowadząc do narastających objawów neurologicznych. Intensywność objawów często wzrasta z wiekiem, wraz z naturalnym procesem degeneracji krążków międzykręgowych i osłabieniem aparatu więzadłowego kręgosłupa. Dlatego też każda osoba, u której przypadkowo wykryto kręgozmyk, powinna pozostawać pod opieką specjalisty i stosować się do jego zaleceń dotyczących aktywności fizycznej i profilaktyki.
Diagnostyka i metody badań obrazowych spondylolistezy co to jest
Prawidłowe rozpoznanie spondylolistezy wymaga przeprowadzenia wieloetapowego procesu diagnostycznego, który łączy dokładny wywiad lekarski, badanie fizykalne oraz szereg badań obrazowych. Ponieważ objawy kręgozmyku mogą być niespecyficzne i nakładać się na inne schorzenia kręgosłupa, właściwa diagnostyka ma kluczowe znaczenie dla wdrożenia skutecznego leczenia i zapobiegania dalszemu postępowi choroby. Warto podkreślić, że obraz strukturalny uzyskany w badaniach nie zawsze odzwierciedla rzeczywiste dolegliwości pacjenta, dlatego wyniki badań zawsze należy interpretować w kontekście całości obrazu klinicznego.
Wywiad lekarski i badanie fizykalne jako pierwszy etap diagnostyki kręgozmyku
Diagnostyka kręgozmyku rozpoczyna się od szczegółowego wywiadu lekarskiego, podczas którego specjalista zbiera informacje na temat charakteru i lokalizacji bólu, czasu trwania dolegliwości, czynników nasilających i łagodzących ból oraz ewentualnych objawów neurologicznych. Wywiad jest nieodzownym elementem diagnostyki, gdyż pozwala lekarzowi ukierunkować dalsze postępowanie i wybrać odpowiednie metody badań. Istotne są również informacje dotyczące przebytych urazów, aktywności fizycznej pacjenta, a w przypadku dzieci i młodzieży – wad wrodzonych lub wcześniej rozpoznanych nieprawidłowości kręgosłupa.
Badanie fizykalne stanowi kolejny, niezwykle ważny etap procesu diagnostycznego. Lekarz ocenia postawę ciała pacjenta, zakres ruchomości kręgosłupa, napięcie mięśni przykręgosłupowych oraz obecność bólu przy ucisku na poszczególne wyrostki kolczyste. W badaniu neurologicznym sprawdzane są odruchy, siła mięśniowa oraz czucie w kończynach dolnych, co pozwala ocenić, czy doszło do ucisku na korzenie nerwowe. Badanie fizykalne umożliwia również wstępne różnicowanie kręgozmyku od innych schorzeń kręgosłupa, takich jak dyskopatia czy stenoza kanału kręgowego.
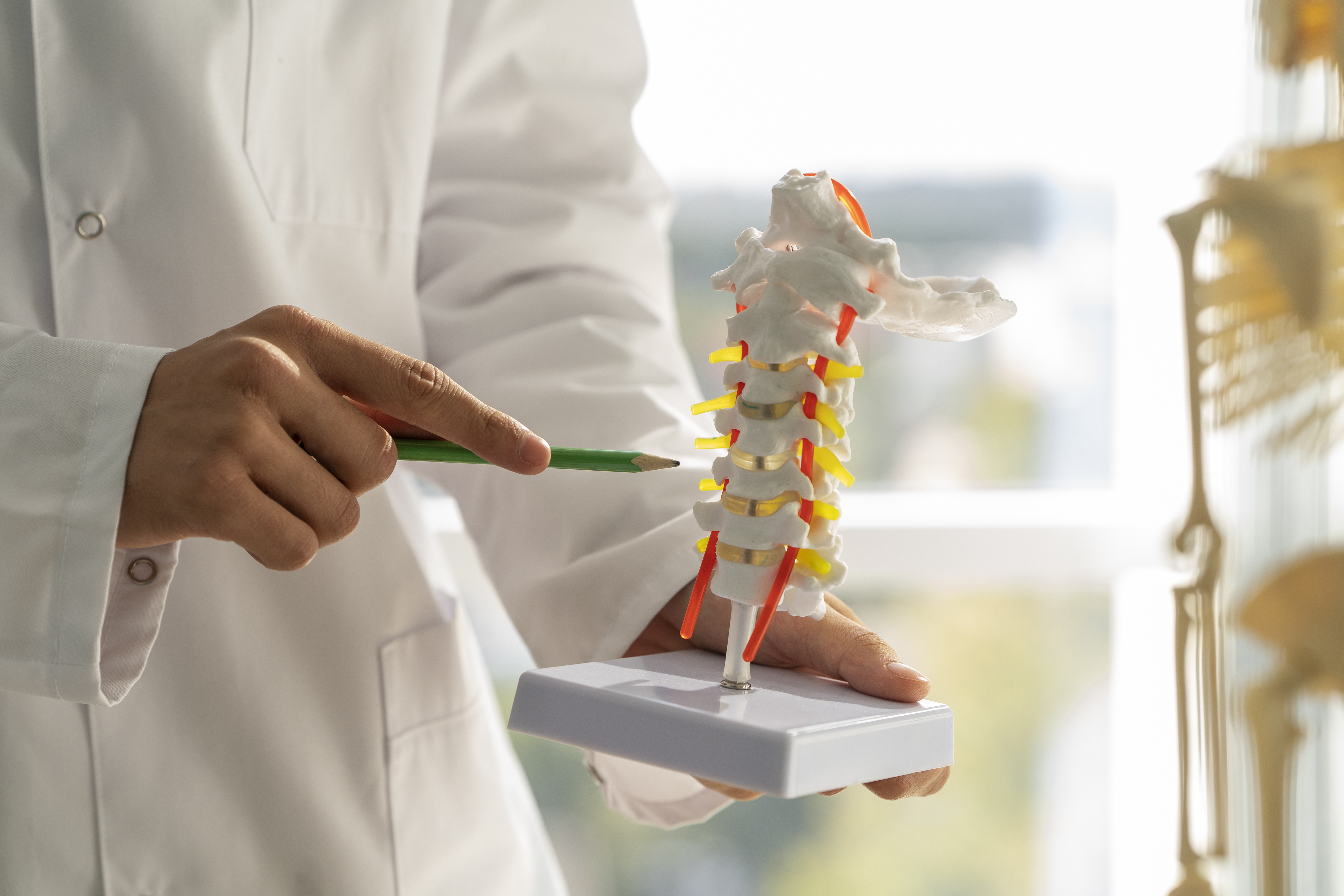
Badania obrazowe – zdjęcia rentgenowskie, tomografia komputerowa i rezonans magnetyczny
Podstawowym badaniem obrazowym stosowanym w diagnostyce spondylolistezy jest zdjęcie rentgenowskie (RTG) kręgosłupa wykonywane w pozycji stojącej, w dwóch projekcjach – przednio-tylnej oraz bocznej. Wykonanie badania w pozycji stojącej jest kluczowe, ponieważ pozwala uwidocznić rzeczywisty stopień przemieszczenia kręgów pod wpływem obciążenia grawitacyjnego, który w pozycji leżącej może być znacznie mniejszy lub trudniejszy do uchwycenia. Na podstawie zdjęcia rentgenowskiego lekarz może ocenić stopień ześlizgu kręgu według klasyfikacji Meyerdinga, a także różnicować kręgozmyk od złamań i innych patologii kostnych.
W sytuacjach, gdy zdjęcie rentgenowskie nie dostarcza wystarczających informacji lub gdy konieczna jest dokładniejsza ocena struktur kostnych, lekarz może zlecić tomografię komputerową (CT). Badania obrazowe tego typu pozwalają uzyskać szczegółowy obraz kości kręgosłupa w przekrojach poprzecznych i rekonstrukcjach trójwymiarowych, co jest szczególnie przydatne przy ocenie łuków kręgów, wyrostków stawowych oraz ewentualnych złamań zmęczeniowych, które mogą być przyczyną kręgozmyku. Tomografia komputerowa umożliwia również precyzyjne zaplanowanie ewentualnego leczenia operacyjnego.
Rezonans magnetyczny (MRI) jest badaniem z wyboru w ocenie tkanek miękkich otaczających kręgosłup, w tym krążków międzykręgowych, więzadeł, korzeni nerwowych oraz rdzenia kręgowego. Badanie to pozwala na dokładną ocenę zwężeń kanału kręgowego, ucisku na nerwy oraz stanu dysków międzykręgowych, co ma kluczowe znaczenie dla ustalenia przyczyny objawów neurologicznych i zaplanowania właściwego leczenia. Rezonans magnetyczny jest szczególnie cenny w zaawansowanych przypadkach spondylolistezy, gdy podejrzewa się istotny ucisk na struktury nerwowe.
Dodatkowe badania – elektromiografia (EMG) i inne metody uzupełniające
W przypadkach, gdy objawy neurologiczne są nasilone lub gdy wyniki badań obrazowych nie korelują jednoznacznie z dolegliwościami pacjenta, lekarz może zlecić elektromiografię (EMG). Jest to badanie oceniające funkcję nerwów obwodowych i mięśni, które pozwala określić, czy i w jakim stopniu doszło do uszkodzenia korzeni nerwowych. EMG jest szczególnie przydatne w różnicowaniu spondylolistezy z innymi schorzeniami układu nerwowego, takimi jak neuropatie obwodowe czy uszkodzenia nerwów na innym poziomie kręgosłupa.
Diagnostyka spondylolistezy może być uzupełniona o dodatkowe badania laboratoryjne lub specjalistyczne konsultacje, zwłaszcza gdy zachodzi podejrzenie zapalnego lub metabolicznego podłoża choroby. Kompleksowe podejście diagnostyczne pozwala nie tylko potwierdzić rozpoznanie kręgozmyku, ale również ustalić jego przyczynę, stopień zaawansowania i wpływ na otaczające struktury, co jest niezbędne do opracowania indywidualnego planu leczenia. W Paley European Institute każdy pacjent jest traktowany indywidualnie, a dobór metod diagnostycznych jest dostosowany do jego konkretnej sytuacji klinicznej i zgłaszanych dolegliwości.
Metody leczenia zachowawczego i operacyjnego kręgozmyku
Wybór odpowiedniej metody leczenia kręgozmyku zależy przede wszystkim od stopnia zaawansowania schorzenia, nasilenia objawów klinicznych oraz ogólnego stanu zdrowia pacjenta – nie istnieje jeden uniwersalny schemat postępowania. Leczenie może mieć charakter zachowawczy, skupiony na łagodzeniu objawów i stabilizacji kręgosłupa bez ingerencji chirurgicznej, lub operacyjny, gdy metody nieoperacyjne okazują się niewystarczające.
Leczenie zachowawcze w łagodnych przypadkach
W przypadku kręgozmyku I i II stopnia, gdzie ześlizg kręgu nie przekracza 50%, leczenie zachowawcze stanowi podstawową i najczęściej stosowaną metodę postępowania. Podejście to obejmuje kilka wzajemnie uzupełniających się elementów, których celem jest zmniejszenie dolegliwości bólowych, odciążenie uciśniętych struktur nerwowych oraz poprawa stabilności kręgosłupa.
Pierwszym filarem leczenia zachowawczego jest fizjoterapia, której program jest ściśle dopasowywany do potrzeb konkretnego pacjenta. Kluczową rolę odgrywają ćwiczenia wzmacniające mięśnie CORE – głębokie mięśnie stabilizujące kręgosłup, takie jak mięśień wielodzielny, poprzeczny brzucha czy mięśnie dna miednicy. Silne mięśnie CORE przejmują część obciążeń wywieranych na kręgi, zmniejszając tym samym ryzyko dalszego ześlizgu i łagodząc ból. Regularne wykonywanie ćwiczeń pod nadzorem fizjoterapeuty pozwala na stopniowe odbudowanie naturalnego gorsetu mięśniowego.
Kolejnym elementem jest noszenie gorsetów ortopedycznych, które unieruchamiają odcinek lędźwiowy kręgosłupa i ograniczają ruchy mogące nasilać przemieszczenie kręgu. Gorsety stosuje się przede wszystkim w fazie ostrego bólu lub podczas aktywności fizycznej zwiększającej obciążenie kręgosłupa. Ważne jest jednak, aby nie traktować gorsetu jako jedynej formy terapii – długotrwałe noszenie bez równoległego wzmacniania mięśni może prowadzić do osłabienia naturalnej stabilizacji kręgosłupa.
Nieodzownym elementem leczenia zachowawczego jest również farmakoterapia przeciwbólowa. Stosuje się niesteroidowe leki przeciwzapalne (NLPZ), leki zwiotczające mięśnie oraz w uzasadnionych przypadkach iniekcje kortykosteroidów do przestrzeni nadtwardówkowej, które skutecznie redukują stan zapalny w bezpośrednim otoczeniu uciśniętych korzeni nerwowych. Farmakoterapia pełni rolę wspomagającą – jej celem jest umożliwienie pacjentowi aktywnego uczestnictwa w rehabilitacji poprzez kontrolę dolegliwości bólowych.
Leczenie operacyjne w zaawansowanych przypadkach
Gdy metody zachowawcze nie przynoszą oczekiwanej poprawy lub gdy schorzenie osiąga zaawansowane stadium, konieczne staje się leczenie operacyjne. Wskazaniami do operacji są przede wszystkim: stopień przemieszczenia kręgu przekraczający 50% (kręgozmyk III i IV stopnia), nasilone objawy neurologiczne takie jak niedowłady kończyn dolnych, zaburzenia czucia, a także problemy z funkcjonowaniem pęcherza moczowego i jelit. Operacja ma na celu zarówno usunięcie ucisku z korzeni nerwowych, jak i trwałą stabilizację kręgosłupa.
Podstawową metodą chirurgiczną stosowaną w leczeniu zaawansowanego kręgozmyku jest spondylodeza, czyli usztywnienie kręgosłupa poprzez chirurgiczne połączenie sąsiadujących kręgów. Zabieg polega na wypełnieniu przestrzeni między kręgami przeszczepem kostnym lub specjalnymi klatkami międzytrzonowymi, co z czasem prowadzi do zrośnięcia się kości i trwałego unieruchomienia niestabilnego segmentu. Spondylodeza eliminuje patologiczny ruch między kręgami, który jest przyczyną bólu i ucisku na nerwy.
Podczas operacji stosuje się elementy tytanowe do stabilizacji kręgosłupa – śruby transpedikularne, pręty i płytki tytanowe, które zapewniają natychmiastową mechaniczną stabilność operowanego odcinka i utrzymują prawidłowe ustawienie kręgów do czasu pełnego zrośnięcia się przeszczepu kostnego. Tytan jest materiałem biokompatybilnym, odpornym na korozję i neutralnym dla tkanek organizmu, co czyni go idealnym wyborem w chirurgii kręgosłupa. W niektórych przypadkach operacja obejmuje również dekompresję kanału kręgowego – usunięcie fragmentów tkanek uciskających nerwy, co bezpośrednio łagodzi objawy neurologiczne.
Decyzja o leczeniu operacyjnym jest zawsze podejmowana po wnikliwej analizie wyników badań obrazowych oraz stanu klinicznego pacjenta. Podkreślić należy, że indywidualne podejście do każdego przypadku pozostaje kluczową zasadą – zarówno w doborze techniki operacyjnej, jak i w planowaniu pooperacyjnej rehabilitacji, która jest niezbędna do pełnego powrotu do sprawności po zabiegu chirurgicznym.
Podsumowanie
Spondylolisteza, czyli kręgozmyk, to poważne schorzenie kręgosłupa, które może powodować ból, objawy neurologiczne oraz ograniczać sprawność fizyczną. Choroba jest klasyfikowana na podstawie stopnia zaawansowania i może mieć przyczyny zarówno wrodzone, jak i nabyte. Kluczowe dla skutecznego leczenia jest wczesne rozpoznanie i indywidualne dopasowanie terapii, od rehabilitacji po zabiegi chirurgiczne. Pamiętaj, że objawy nie zawsze odzwierciedlają zmiany widoczne w badaniach obrazowych, dlatego ważne jest holistyczne podejście do pacjenta. Jeśli odczuwasz przewlekły ból pleców lub promieniujące objawy, nie zwlekaj – skonsultuj się z lekarzem ortopedą lub neurologiem. Skorzystaj z oferty paleyeurope.com, gdzie znajdziesz profesjonalne wsparcie i nowoczesne metody leczenia, które pomogą Ci powrócić do pełnej sprawności.